Le cholestérol fait l’objet d’un grand nombre d’idées reçues, souvent largement véhiculées dans les médias et le discours populaire. Pourtant, cette molécule, essentielle à nombre de fonctions biologiques, reste au cœur de débats passionnés entre spécialistes et grand public. En 2026, à l’heure où les recherches sur la santé cardiovasculaire ne cessent d’évoluer, il apparaît indispensable de démêler les mythes des réalités liées au cholestérol pour mieux comprendre son rôle et ses impacts. L’enjeu dépasse la simple question de taux sanguins : il s’agit de saisir comment le cholestérol intervient dans le métabolisme, comment l’alimentation et le mode de vie influencent ses différentes formes, et quels facteurs de risque sont réellement déterminants pour prévenir les maladies cardiovasculaires. Cet éclairage est d’autant plus crucial que le cholestérol demeure un indicateur majeur du diagnostic et du suivi médical cardiovasculaire tout en restant entouré d’idées parfois simplistes, voire erronées.
Comprendre le rôle du cholestérol dans la santé cardiovasculaire : bases et fonctions clés
Le cholestérol, loin de n’être qu’un simple facteur de risque, joue un rôle fondamental dans le fonctionnement de l’organisme. Cette substance lipidique cireuse est indispensable à la formation des membranes cellulaires, nécessaires pour la structure et la communication des cellules. Par ailleurs, le cholestérol est un précurseur essentiel dans la synthèse de certaines hormones stéroïdes telles que la testostérone et les glucocorticoïdes, ainsi que de la vitamine D, cruciale pour le métabolisme osseux. C’est dire que ce composant, souvent mal perçu, est incontournable pour la santé globale.
En réalité, le cholestérol circule dans le sang en s’associant à des lipoprotéines, qui en font des formes plus ou moins bénéfiques ou délétères selon leur nature. Le cholestérol HDL (lipoprotéines de haute densité) est souvent qualifié de « bon » cholestérol. Il agit en captant le cholestérol excédentaire dans les artères et en le ramenant vers le foie, où il est métabolisé et éliminé. Cette fonction protectrice aide à prévenir l’accumulation de plaques qui peuvent bloquer les vaisseaux sanguins, limitant ainsi le risque d’athérosclérose et de complications cardiovasculaires.
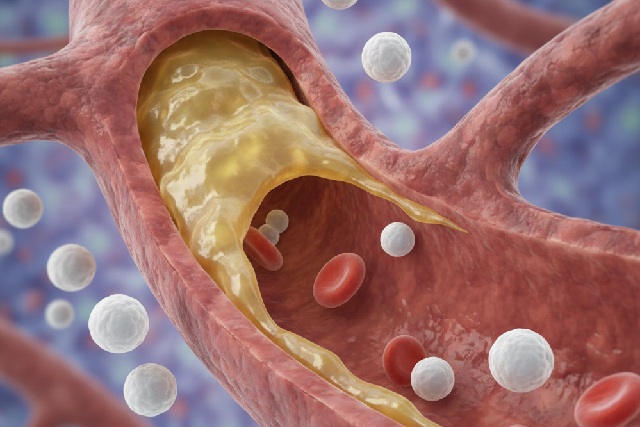
À l’inverse, le LDL (lipoprotéines de basse densité), surnommé « mauvais » cholestérol, peut s’accumuler sur les parois des artères. Lorsque son taux est trop élevé, il favorise la formation de plaques d’athérome, augmentant la rigidité et le rétrécissement des vaisseaux sanguins. Ces lésions peuvent entraîner des infarctus et des AVC. Ainsi, le rapport entre les taux de HDL et LDL est au cœur de l’équilibre lipidique du sang, un élément-clé du diagnostic et de la prévention des maladies cardiovasculaires.
Il faut aussi souligner que le cholestérol ne doit pas être considéré indépendamment d’autres lipides, notamment les triglycérides, qui participent au métabolisme lipidique global et influencent le risque cardiovasculaire. Cette complexité impose une évaluation complète lors du dépistage, comprenant différents paramètres et tenant compte des facteurs de risque individuels liés à l’alimentation, au tabac, au stress ou à la génétique.
Mythes et idées reçues sur le cholestérol qui influencent encore nos perceptions
Bien que la plupart des experts s’accordent sur les fonctions essentielles du cholestérol, certains mythes continuent de marquer l’opinion publique et influencent souvent de manière négative les décisions alimentaires et de santé. Le premier et le plus répandu est qu’il faudrait craindre tout le cholestérol sans distinction. Cette généralisation erronée masque la réalité biologiquement complexe selon laquelle seul le cholestérol LDL représente un véritable facteur de risque pour la santé cardiovasculaire tandis que le HDL est protecteur.
Un autre mythe tenace concerne la source alimentaire de cholestérol. Beaucoup pensent que consommer du cholestérol dans les aliments élève automatiquement le taux sanguin. Or, cette croyance ne résiste pas aux données scientifiques récentes. Pour la majorité des individus, le cholestérol alimentaire, par exemple celui contenu dans les œufs ou les crustacés, a un effet minime voire négligeable sur le taux plasmique. Ce sont plutôt les graisses saturées et trans, souvent présentes dans les produits transformés, qui favorisent l’augmentation du LDL et accroissent le risque cardiovasculaire.
Enfin, la perception selon laquelle un cholestérol trop bas est forcément signe d’une bonne santé est aussi un malentendu. En effet, le cholestérol remplit de nombreuses fonctions physiologiques vitales. Des taux excessivement faibles peuvent altérer la production hormonale, compromettre l’intégrité cellulaire et impacter négativement certains paramètres métaboliques. Cela témoigne d’un métabolisme lipidique à équilibrer, plutôt que de viser des valeurs extrêmes.
Ces idées fausses peuvent entraîner des excès dans les restrictions alimentaires ou un usage inapproprié des traitements médicamenteux. Il est donc primordial de mieux informer le public afin qu’il adopte une approche personnalisée et raison gardée vis-à-vis de ce lipide vital.
Alimentation et prévention : comment ajuster son régime face aux réalités du cholestérol
La gestion des lipides via l’alimentation reste un pilier de la prévention cardiovasculaire. Pourtant, face aux idées reçues, il est essentiel de distinguer les aliments riches en cholestérol de ceux qui contribuent réellement à augmenter le mauvais cholestérol. Par exemple, les œufs, malgré leur teneur élevée en cholestérol, ne provoquent pas d’augmentation significative du cholestérol LDL chez la plupart des individus. Cette nuance permet d’éviter des exclusions alimentaires inutiles et de conserver une alimentation variée et équilibrée.
En revanche, les produits riches en graisses saturées et trans ont un impact beaucoup plus marqué. Beurre, viandes grasses, charcuteries et produits industriels transformés favorisent l’élévation du LDL, ce qui accroît les facteurs de risque cardiovasculaires. La substitution progressive de ces graisses par des sources d’acides gras insaturés, comme les huiles végétales (notamment l’huile d’olive) ou les fruits à coque, s’inscrit dans une démarche favorable au cœur.
Par ailleurs, l’intégration d’aliments riches en fibres solubles, tels que l’avoine, les légumineuses et certains fruits, contribue à la réduction du cholestérol LDL en réduisant son absorption intestinale. Ces aliments participent à un métabolisme lipidique harmonieux en complément d’une activité physique régulière.
Adopter ces pratiques alimentaires dans une optique de prévention permet d’agir efficacement sur les facteurs de risque et de moduler sa santé cardiovasculaire. En 2026, les recommandations insistent sur une alimentation qui privilégie la qualité des lipides, au-delà de la seule limitation du cholestérol alimentaire, pour un impact durable sur le métabolism.
Ce que révèle la recherche scientifique récente sur les mécanismes et impacts du cholestérol
Les avancées dans la compréhension du cholestérol dépassent désormais une vision simpliste. Au fil des années et des décennies, les études cliniques et expérimentales ont montré que le cholestérol est impliqué dans des mécanismes plus diversifiés, notamment l’inflammation chronique, qui se révèle un facteur fondamental dans l’apparition des pathologies cardiaques.
La recherche met en lumière que le cholestérol LDL favorise des réactions inflammatoires locales sur la paroi des artères. Cette inflammation, lorsqu’elle persiste, accélère la formation de plaques d’athérome, augmentant le risque de rupture de ces plaques pouvant engendrer des thromboses et des complications aiguës. Par conséquent, le cholestérol est désormais perçu non seulement comme un marqueur lipide, mais aussi comme un acteur clé dans le processus inflammatoire et le stress oxydatif qui précèdent souvent les manifestations cliniques.
Par ailleurs, les profils lipidiques complets permettant le diagnostic intègrent aussi les triglycérides, dont le contrôle est essentiel pour une prévention efficace. Il ne suffit donc pas de réduire le cholestérol LDL de manière isolée mais de considérer l’ensemble des lipides, en privilégiant une approche globale et personnalisée du métabolisme lipidique. Des outils de diagnostic plus précis en 2026, comme l’analyse des sous-fractions de lipoprotéines, participent à mieux individualiser les stratégies thérapeutiques.
Enfin, les traitements médicaux, au-delà des classiques statines, évoluent vers des molécules ciblant l’inflammation et d’autres voies métaboliques afin de diminuer le risque cardiovasculaire. Cette évolution reflète une meilleure compréhension scientifique qui remet en perspective les décisions médicales et offre aux patients des solutions plus adaptées et plus sûres.